Что такое карцинома Меркеля?
Карцинома Меркеля представляет собой агрессивную форму рака кожи, которая обычно проявляется в виде безболезненного узелка телесного, синеватого или красно-фиолетового цвета. Наиболее часто располагается на коже лица, головы, шеи, реже на ногах или руках, хотя может возникнуть и на любом участке тела. В норме клетки Меркеля находятся в дерме и выполняют функцию осязания, впервые они были описаны в 1875 году немецким врачом Фридрихом Зигмундом Меркелем (Ramahi, et al., 2013). Нарушение процесса деления этих клеток может привести к образованию опухоли, которая и получила название карцинома Меркеля.
Уровень заболеваемости карциномой Меркеля варьируется в разных регионах мира. По информации базы данных RARECARE в Европе за период с 1995 по 2002 год заболеваемость составила 0,13 случая на 100 000 человек. С 1986 по 2001 год заболеваемость карциномой Меркеля утроилась. Опухоль встречается примерно в сорок раз реже, чем такая же относительно редкая, но гораздо более известная опухоль — злокачественная меланома. У мужчин опухоль возникает несколько чаще, чем у женщин, в возрасте от 60 до 80 лет, преимущественно у людей со светлой кожей (Schadendorf, et al., 2017).Риск развития карциномы Меркеля увеличивает длительное пребывание на солнце и нарушение функции иммунной системы у людей пожилого возраста, заболеваниях или при приеме иммуносупрессантов. Длительное пребывание на солнце имеет ведущее значение при развитии опухоли, что является причиной Карциномы Меркеля в 20% случаев. В остальных случаях причиной является вирус, который был назван полиомавирус клеток Меркеля или совместное воздействие вируса и солнечных лучей. У большинства людей этот вирус присутствует в организме в неагрессивной форме, которая не вызывает заболевание (Ramahi, et al., 2013).
Карцинома Меркеля может быть излечима при обнаружении на ранней стадии и своевременном лечении с помощью операции или лучевой терапии. Раннее обнаружение и удаление имеют решающее значение, так как опухоль агрессивна и быстро прогрессирует с развитием местного и отдаленного рецидивов. Если размер карциномы Меркеля менее 2 см и нет метастазирования в регионарные лимфатические узлы, ожидаемая 5-летняя выживаемость пациентов составляет 76 процентов. При метастазировании карциномы Меркеля хотя бы в один регионарный лимфатический узел ожидаемая 5-летняя выживаемость пациентов составляет 50 процентов. При метастазировании более, чем в один лимфатический узел, выживаемость снижается.
Sensory Receptors in Skin

Что вызывает развитие карциномы Меркеля?
Полиомавирус клеток Меркеля представляет собой вирус, присутствующий примерно в 80% опухолей Меркеля. Большинство людей инфицируется им еще до достижения 20-ти летнего возраста, вирус находится в организме в безвредном состоянии и не вызывает болезнь. В крайне редких случаях, когда вирус заражает клетку, он может вырабатывать белки, способные заставить ее быстро бесконтрольно делиться, приводя к развитию опухоли. Тем не менее, в 20 процентах случаев опухоли Меркеля отсутствует инфицирование этим вирусом, что указывает на то, что он не всегда является причиной развития заболевания. Даже при наличии полиомавируса клеток Меркеля в организме, для развития рака необходимы другие факторы, такие как нарушение иммунной функции или воздействие солнца. Многие люди могут являться носителями клеточного полиомавируса Меркеля всю жизнь, не развивая клеточный рак Меркеля (Ramahi, et al., 2013)
Process of Cancer Cell Development

Normal cell — здоровая клетка Genetic change — генетическое изменение (мутация) Cancer cell — раковая клетка Doubling – удвоение Malignant Cancer- злокачественная опухоль
Нарушение функции иммунной системы и развитие карциномы Меркеля тесно взаимосвязаны. Более чем в 15 раз повышается риск развития карциномы Меркеля у людей, находящихся в состоянии хронической иммуносупрессии (например, ВИЧ-инфицированные пациенты или пациенты после трансплантации органов, которые должны принимать иммуносупрессанты). Эти пациенты в два раза чаще умирают от карциномы Меркеля, так как иммунная система помогает не только предотвратить развитие опухоли, но и препятствует распространению раковых клеток (Ramahi, et al., 2013). Существует прочная связь между развитием карциномы Меркеля и воздействием ультрафиолета. Еще одним фактором риска развития опухоли является наличие плоскоклеточного и базальноклеточного рака, которые возникают или быстро прогрессируют при воздействии солнечных лучей. Ультрафиолетовое облучение и высвобождение свободных радикалов являются двойной угрозой, вызывая не только повреждения кожи и повышение риска развития рака, но также подавляют функцию иммунной системы. Это приводит к снижению ее способности восстанавливать повреждения кожи, а также распознавать и бороться с возникновением рака кожи и других заболеваний (Ramahi, et al., 2013).

Факторы риска развития карциномы Меркеля и тревожные признаки
Ключевыми факторами риска в развитии карциномы Меркеля являются:
- Наличие в организме полиомавируса клеток Меркеля
- Ультрафиолетовое воздействие солнца или солярия
- Нарушение функции иммунной системы (например, пациенты, принимающие иммуносупрессанты)
- Светлый тип кожи
- Возраст старше 50 лет (Ramahi, et al., 2013)
Карцинома Меркеля может быть излечима при выявлении на ранней стадии и своевременном лечении. Раннее обнаружение и удаление имеют решающее значение, так как опухоль агрессивна и быстро распространяется. Опухоль обычно проявляется в виде плотных безболезненных повреждений или узелков, которые часто располагаются на коже головы, шеи, реже на ногах или руках, но могут возникнуть на любом участке тела. Они могут быть красного, розового, синего, фиолетового или телесного цвета и отличаться по размеру, но обычно их диаметр менее 2 см при обнаружении (Ramahi, et al., 2013).

Для того, чтобы обнаружить рак кожи на ранней стадии, важно следить за любыми новыми или изменяющимися образованиями на коже, особенно если рост происходит быстро — в течение нескольких недель, но также в случае, если какое-либо изменение кожи происходит незначительно. (но и при не столь резких изменениях кожи). Тщательный осмотр кожных покровов особенно необходим пациентам, у которых ранее была выявлена Карцинома Меркеля, базальноклеточная карцинома или меланома. Внимательно наблюдайте за участком, на котором ранее проводилось лечение опухоли кожи. При любых изменениях в данной области немедленно обратитесь к врачу.Врачи используют аббревиатуру «ББИВУ»для обобщения комбинации факторов риска и тревожных признаков:
Б: Бессимптомный (отсутствие болезненности или повышенной чувствительности)
Б:Быстрый рост
И: Иммунитет снижен
В: Возраст старше 50 лет
У: Воздействие ультрафиолета на светлую кожу (Ramahi, et al., 2013))
Стадирование карциномы Меркеля
Чтобы определить тяжесть и распространенность заболевания, необходимо провести определенные обследования. Пациентам с карциномой Меркеля, без признаков распространения (метастазирования), может быть проведена биопсия сторожевого лимфатического узла, чтобы подтвердить, что карцинома не метастазировала в местные лимфатические узлы. Биопсия — минимально инвазивная процедура с низким риском побочных эффектов, которая очень важна для определения долгосрочного прогноза, так как при достижении раковыми клетками лимфатических узлов, они могут легко перейти в кровоток и распространиться по всему организму. Компьютерная томография и/или ПЭТ всего тела также могут быть выполнены для поиска метастатических опухолей. Пациенты с подозрением на метастазирование могут пройти аспирационное цитологическое исследование для подтверждения наличия клеток карциномы Меркеля в других органах (Ramahi, et al., 2013).
Что происходит при биопсии сторожевого (дозорного) лимфатического узла?
Для выполнения биопсии сторожевого лимфатического узла, начинают с определения расположения дозорных лимфатических узлов, используя технику лимфатического картирования. Затем в область опухоли вводится радиоактивный индикатор и/или синий краситель, после чего индикатор и краситель перемещаются в первый дренирующий участок локального лимфатического узла. Инструмент, который обнаруживает метку, отображает путь от опухоли к дозорным лимфатическим узлам. По данному пути из опухоли и распространяются любые раковые клетки.
Затем хирург удаляет сторожевые лимфатические узлы, после чего в лаборатории эксперт-патолог исследует под микроскопом лимфатические узлы в поисках раковых клеток. Если в биопсийном материале обнаружены опухолевые клетки, хирург удаляет оставшиеся регионарные узлы в этой области, и, в большинстве случаев, также назначается лучевая терапия для максимального уничтожения раковых клеток
Преимущества биопсии сторожевого лимфатического узла
До сих пор неясно, влияет ли на выживаемость биопсия сторожевого лимфатического узла с последующим удалением всех лимфатических узлов в локальной области при обнаружении раковых клеток в материале, хотя теоретически это должно быть. Врачи традиционно рекомендуют этот метод, так как опухолевые клетки достигают лимфатических узлов примерно у одного из трех пациентов с карциномой Меркеля, и их часто невозможно обнаружить только при физикальном осмотре (Ramahi, et al., 2013). Еще одним преимуществом выполнения биопсии сторожевого лимфатического узла является предотвращение рутинного хирургического удаления лимфатических узлов, которое может осложниться последующим риском развития инфекции и лимфатического отека рук или ног.
Стадии карциномы Меркеля
На основании результатов биопсии исходной опухоли, биопсии сторожевого лимфатического узла и других исследований (включая данные инструментальных методов и анализов крови) врач определит стадию заболевания. Стадия заболевания показывает насколько опухоль распространена.
Выбор тактики лечения напрямую зависит от стадии заболевания. Не существует общепризнанной системы стадирования для карциномы Меркеля, но наиболее часто используется система TNM Американского объединенного комитета рака (Edge, et al., 2010), где T обозначает распространённость — первичный размер опухоли и поражение слоев кожи (глубина инфильтрации), N обозначает распространение опухолевых клеток в регионарные лимфатические узлы (степень их поражения), M указывает на отдаленные метастазы (распространение опухоли в отдаленные органы). Американский объединенный комитет рака выделяет следующие стадии:
Американский объединенный комитет рака выделяет следующие стадии:
- Стадия 0: Опухоли in situ (поверхностные опухоли, которые не проникли ниже эпидермиса, самого наружного слоя кожи).
- Стадии I и II: опухоль не распространилась в регионарные лимфатические узлы, причем стадия I включает относительно небольшие опухоли с низким риском, а стадия II включает опухоли с большим размером и/или высоким риском.
- Стадия III: клетки опухоли определяются в регионарных лимфатических узлах.
- Стадия IV: наличие отдаленных метастазов. Раковые клетки распространились в другие органы за пределами регионарных лимфатических узлов.
Каждая из этих стадий более точно подразделяется, от самого низкого до самого высокого риска, в зависимости от различных характеристик первичной опухоли, наличия метастазов в лимфатических узлах и/или отдаленных метастазов. Для получения более подробной информации, пожалуйста, обратитесь к Руководству Американского объединенного комитета по стадированию рака.

Лечение карциномы Меркеля
Лечение карциномы Меркеля в значительной степени зависит от стадии заболевания и общего состояния пациента. До настоящего времени основными методами лечения карциномы Меркеля были хирургическое иссечение, лучевая терапия и химиотерапия (Schadendorf, et al., 2017).
Полное хирургическое иссечение первичной (исходной) опухоли рекомендуется, при своевременной диагностике карциномы Меркеля на локальной стадии (стадии I-II) с последующим её подтверждением. После хирургического удаления, при высоком риске рецидива или распространения в регионарные лимфатические узлы (при большой первичной опухоли, неполном удалении или при снижении функции иммунной системы), врач обычно рекомендует курс лучевой терапии после удаления локальных лимфатических узлов. Некоторые специалисты рекомендуют курс облучения всем пациентам с карциномой Меркеля. Лучевая терапия уничтожает опухолевые клетки, которые нельзя обнаружить при физикальном визуальном осмотре, что помогает предотвратить рецидив, распространение рака на локальные лимфатические узлы или за их пределы. Карцинома Меркеля особенно чувствительна к дополнительному лучевому лечению (Schadendorf, et al., 2017). больше информации
Врачи также могут порекомендовать проведение химиотерапии пациентам с карциномой Меркеля при распространении опухоли в отдаленные органы, такие как легкие или печень. Различные виды химиотерапии используются для лечения прогрессирующей карциномы Меркеля, с различным (но часто ограниченным) успехом и со значительными побочными эффектами. Ни одно контролируемое клиническое исследование не показало, что химиотерапия увеличивает выживаемость, хотя часто приводит к кратковременному уменьшению размера опухоли. Врачи не всегда могут использовать химиотерапию для увеличения выживаемости, но она может проводиться для улучшения качества жизни: для уменьшения боли, повышения комфорта и мобильности (Schadendorf, et al., 2017).

В недавних клинических исследованиях изучалась возможность активации иммунной системы для атаки на раковые клетки Меркеля. В ранее проведенных исследованиях применялась иммунотерапия с «чек-поинт ингибитором», который блокирует определенные молекулярные рецепторы, препятствующие активации лейкоцитов, предотвращая тем самым потенциально опасные воспалительные и аутоиммунные реакции. Опухолевые клетки также используют его для того, чтобы избежать атаки иммунной системы. Блокада этих рецепторов, действующих как «тормоз» для иммунной системы, может вызвать активацию белых кровяных клеток для борьбы с опухолью.
Одним из таких многообещающих классов терапии является блокатор белка «запрограммированной смерти»(PD-1), который стимулирует активацию лейкоцитов для борьбы с раковыми клетками. Еще одним видом терапии с использованием «ингибитора контрольной точки» «чек-поинт ингибитора», проходящим клинические исследования для пациентов с карциномой Меркеля, является блокатор белка — лиганда «запрограммированной смерти 1» (PD-L1). Эта молекул связывается с PD-1 на опухолевых клетках, образуя комплекс, который блокирует активацию лейкоцитов и подавляет иммунную систему. Блокада PD-1 или PD-L1 стимулирует активацию лейкоцитов для борьбы с клетками опухоли. Этот вид терапии является перспективным у некоторых пациентов с прогрессирующей карциномой Меркеля
(Schadendorf, et all., 2017).
PD-1/PD-L1 Blockade
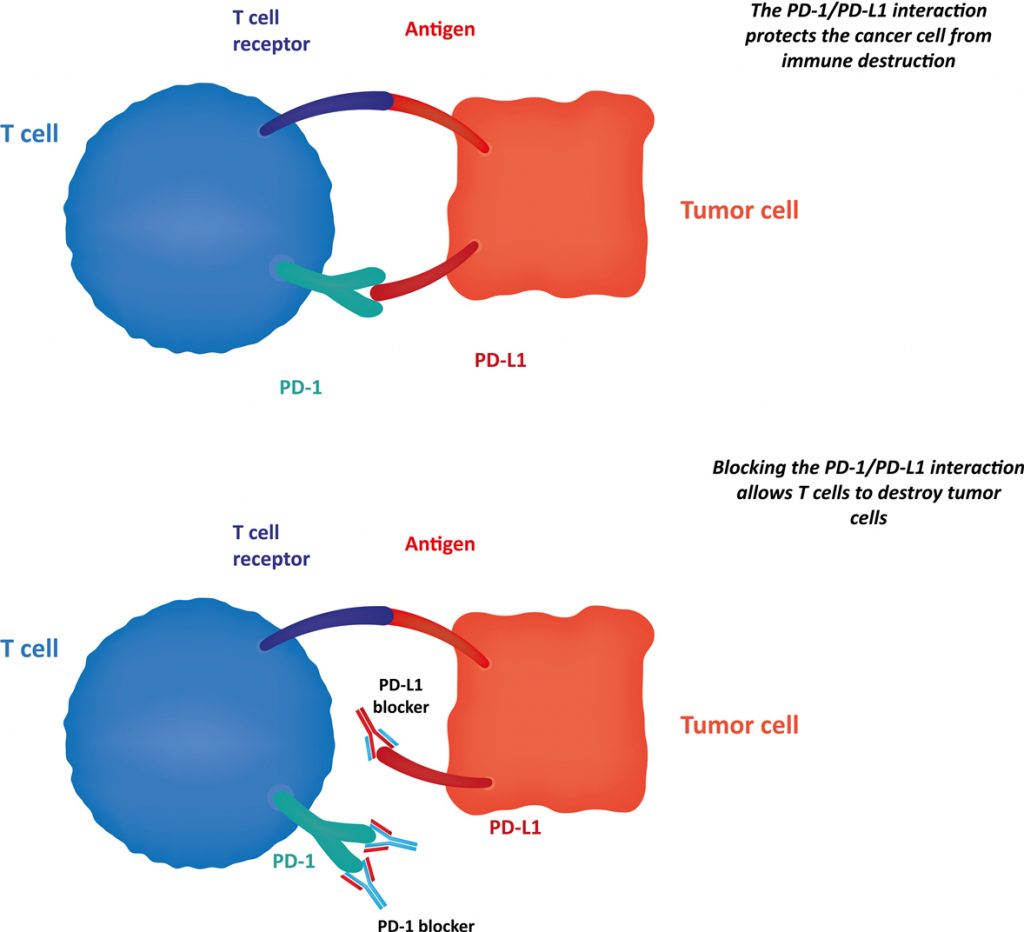
The PD-1/PD-L1 Blockade — Блокада PD-1/PD-L1
T cell – Т-клетка
T cell receptor — Т-клеточный рецептор
Antigen – Антиген
Tumor cell – опухолевая клетка
PD-L1 blocker – блокатор( ингибитор) PD-L1
The PD-1/PD-L1 interaction protects the cancer cell from immune destruction- Взаимодействие PD-1 / PD-L1 защищает опухолевую клетку от разрушения иммунной системой
Blocking the PD-1/PD-L1 interaction allows T cells to destroy tumor cells — Блокирование связи PD-1 / PD-L1 позволяет Т-клеткам разрушать раковые клетки
Вы можете спросить у своего лечащего врача о данной терапии или узнать о других клинических исследованиях, в которые включают пациентов с карциномой Меркеля для изучения новых методов лечения.
Наблюдение
Если вы проходили лечение карциномы Меркеля, Вы и ваш врач должны пожизненно внимательно следить за любыми изменениями на коже. Рекомендуемая частота осмотров после лечения:
В течение первых 2-х лет рекомендовано не реже 1 раза в 3 мес., затем каждые 6 мес. в течение 3-х лет, далее ежегодно*
*клинические рекомендации “Карцинома Меркеля” Министерства Здравоохранения РФ:
Трудности в диагностике и лечении
Диагностика и лечение карциномы Меркеля являются сложной задачей. Пациенты и врачи могут первоначально принять эти опухоли за доброкачественные поражения, наиболее частым ошибочным диагнозом является киста или фолликулит (отек воспаленных волосяных фолликулов). Важно отметить, что карцинома Меркеля встречается значительно реже, чем доброкачественные образования (например — воспаление волосяных фолликулов). В некоторых случаях (около 5 процентов) опухоль Меркеля возникает в полости рта, носовой полости и горле, что не позволяют своевременно ее обнаружить, пока болезнь не прогрессирует. Карцинома Меркеля является агрессивным видом рака, поэтому несвоевременная диагностика приводит к позднему началу лечения с высокой вероятностью рецидива, существенно снижая успех терапии.
Рекомендации по профилактике карциномы Меркеля
Нарушение функции иммунной системы является ведущим фактором в развитии и прогрессировании карциномы Меркеля, поэтому важно придерживаться здорового образа жизни, чтобы поддерживать ее работу более эффективной. Воздействие солнца считается одним из основных факторов, способствующим развитию заболевания, поэтому важно предотвращать его чрезмерное воздействие. Это особенно важно, если у вас или у близких родственников уже была Карцинома Меркеля или какой-либо другой рак кожи.
Чтобы защитить себя, сделайте эти рекомендации частью вашей повседневной жизни:
- Старайтесь находиться в тени, особенно между 10:00 и 16:00 часами весной, летом и осенью.
- Не обгорайте на солнце.
- Старайтесь не загорать и не используйте шезлонги.
- Используйте одежду, широкополую шляпу и солнцезащитные очки, защищающие от ультрафиолета.
- Используйте солнцезащитный крем с широким спектром действия (UVA/UVB) с высоким SPF каждый день на все открытые участки кожи весной, летом или осенью и наносите его каждые несколько часов при пребывании на улице.
- Избегайте нахождения новорожденных на солнце (во избежание вреда для их здоровья в будущем) для сохранения их здоровья. Для детей старше шести месяцев необходимо использовать солнцезащитные средства. Нахождение на солнце младенцев должно быть полностью исключено.
- Проводите самообследование кожи ежемесячно.
- Ежегодно обращайтесь к специалисту для профессионального обследования кожи.
- Для тех людей, которые перенесли карциному Меркеля, рекомендуемая частота осмотров после прохождения лечения:
В течение первых 2-х лет рекомендовано не реже 1 раза в 3 месяца, затем каждые 6 месяцев в течение 3-х лет, далее ежегодно*
*клинические рекомендации “Карцинома Меркеля” Министерства Здравоохранения РФ:

References
Edge, S.B. & Compton, C.C. The American Joint Committee on Cancer: the 7th Edition of the AJCC Cancer Staging Manual and the Future of TNM. 2010. Ann Surg Oncol 17: 1471.
Iyer J, Storer B, Paulson K, et al. Relationships between primary tumour size, number of involved nodes and survival among 8,044 cases of Merkel cell carcinoma. Journal of the American Academy of Dermatology. 2014;70(4):637-643.
Kermani AT, Rezaei E, Zarifmahmoudi L, Sadeghi R. Lymphatic mapping and sentinel node biopsy in a patient with upper limb Merkel Cell Carcinoma: a case report and brief review of literature. 2016. Nuclear Med Rev 2016; 19, 1: 42–45
Ramahi E, Choi J, Fuller CD, Eng TY. Merkel Cell Carcinoma. American journal of clinical oncology. 2013;36(3):299-309.
Schadendorf, Dirk et al. Merkel cell carcinoma: Epidemiology, prognosis, therapy and unmet medical needs. European Journal of Cancer, 2017. Volume 71, 53 – 69
Authors
John Hawk, St John’s Institute of Dermatology, London, United Kingdom
Paolo A. Ascierto, Istituto Nazionale Tumori Fondazione, Naples, Italy
Enrique Grande Pulido, Hospital Universitario Ramon y Cajal, Madrid, Spain
Lydia Makaroff, European Cancer Patient Coalition, Brussels, Belgium
Адаптировано из информации, изначально предоставленной The Skin Cancer Foundation.
Downloads
- Merkel Cell Carcinoma Leaflet (CZ) - (PDF)
- Merkel Cell Carcinoma Leaflet (DA) - (PDF)
- Merkel Cell Carcinoma Leaflet - (PDF)
- Merkel Cell Carcinoma Leaflet (FI) - (PDF)
- Merkel Cell Carcinoma Leaflet (FR) - (PDF)
- Merkel Cell Carcinoma Leaflet (DE) - (PDF)
- Merkel Cell Carcinoma Leaflet (GR) - (PDF)
- Merkel Cell Carcinoma Leaflet (IT) - (PDF)
- Merkel Cell Carcinoma Leaflet (PL) - (PDF)
- Merkel Cell Carcinoma Leaflet (PT) - (PDF)
- Merkel Cell Carcinoma Leaflet (RO) - (PDF)
- Merkel Cell Carcinoma Leaflet (RU) - (PDF)
- Merkel Cell Carcinoma Leaflet (ES) - (PDF)
- Merkel Cell Carcinoma Leaflet (SE) - (PDF)

















